≈80% 的高血壓患者*可能未控制好血壓, 1,2 全球超過 7 億人口患有高血壓, 且未接受他們所需要的治療。2
高血壓是全球提早死亡和失能的主要可預防風險因素3, 並且:
- 心血管疾病最重要的風險因素之一, 例如中風、鬱血性心臟衰竭和慢性腎臟疾病4,5
- 經常與糖尿病相關5
來自五大洲 12 個國家的臨床醫師報告高血壓是第二常見的初級照護就診原因。6
全球正在改善血壓控制, 但仍有超過一半以上的高血壓患者未經診斷或治療7 我們需要採取更多行動。
- 檢測、治療和控制應優先進行2
- 為了達到最佳結果, 大多數患者可能需要開始接受高血壓療法的組合治療8,9
雖然高收入國家的高血壓治療和診斷數量已經增加, 但預計全球高血壓患者人數將在 2025 年達到 15.6 億。10
通報診斷、使用治療、且血壓獲得有效控制的高血壓患者人數全球趨勢, 1990–20191
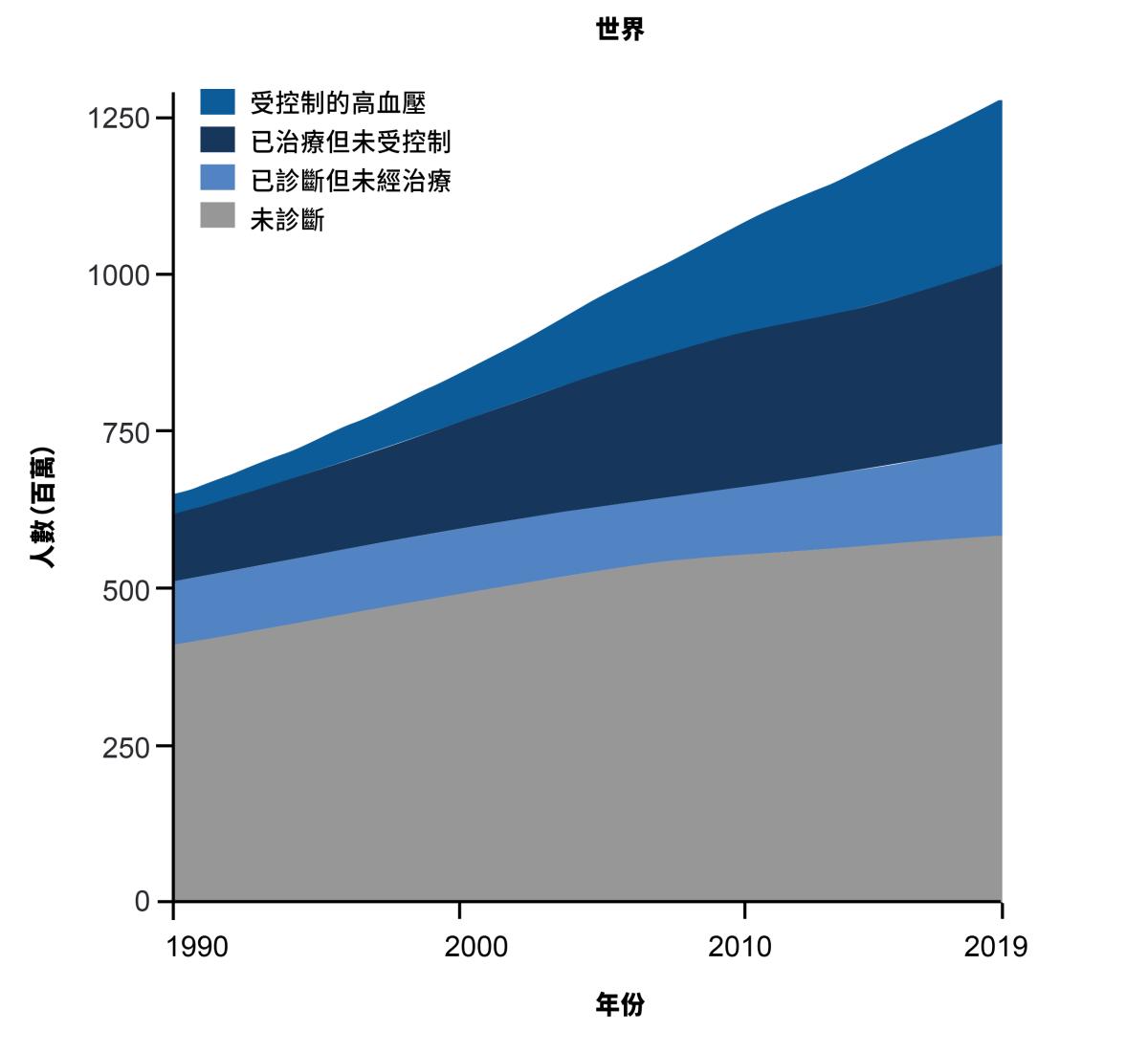
在過去數十年的時間, 我們取得了正面的進展。然而, 透過早期偵測和最佳治療, 其餘得患者是否可能取得控制?1
*30-79 歲成人。1
參考文獻:
1. NCD Risk Factor Collaboration (NCD-RisC). Lancet. Sep 11 2021; 398(10,304): 957–80. doi: 10.1016/S0140-6736(21)01330-1. Epub 2021 Aug 24. 勘誤:Lancet. 2022 Feb 5;399(10,324):520. PMID: 34450083; PMCID: PMC8446938. 2. WHO. https://www.who.int: https://www.who.int/news/item/25-08-2021-more-than-700-million-people-with-untreated-hypertension. 2021;存取日期:2022 年 8 月。 3. Mills KT, et al. Circulation. 2016; 134(6): 441-50. 4. Devkota S, et al. Front Cardiovasc Med. 2016;3:26. 5. Ventura HO, et al. Current Opinion in Cardiology. 2016; 31(4): 374-375. 6. Finley CR, et al. Can Fam Physician. 2018; 64(11): 832-840. 7. 補充文獻:NCD Risk Factor Collaboration (NCD-RisC). Lancet. Sep 11 2021; 398(10304): 957–80. doi: 10.1016/S0140-6736(21)01330-1. Epub 2021 Aug 24. 勘誤:Lancet. 2022 Feb 5;399(10324):520. PMID: 34450083; PMCID: PMC8446938 8. Williams B, et al. Eur Heart J. 2018; 39(33): 3021-3104. 9. Lee HY, et al. Clin Hypertens. 2019; 25: 20 10. Kearney PM, et al. Lancet. 2005; 365: 217–223.
台灣有 ≈25% 的人口患有高血壓1
超過三分之一的台灣高血壓患者仍未控制血壓 (>140/90mmHg)1
在全球進行的試驗已經證實較低的血壓與降低血壓的重要性, 以及其對降低 CV 事件和死亡的影響。2
察覺 BP 升高是促進心臟健康的重要第一步。1 雖然過去十年來對高血壓的察覺力有所增加, 但仍有超過 25% 的人口對高血壓的重要性毫不知情。1
台灣關鍵高血壓統計資料:

-
即使過去 25 年年齡標準化 CV 死亡率已降低, 年度中風發生率也隨著 CVD 的國家健康補助而增加1
參考文獻:
1. Cheng HM, et al. J Clin Hypertens (Greenwich). 2020;22(3):511-514. 2. Wang TD, et al. Acta Cardiol Sin. 2022; 38: 225-325.
高血壓與 COVID-19 死亡率的顯著增加相關1
COVID-19 大流行已對台灣的醫療照護造成重大影響:2

在疫情持續下, 醫療照護的取得進一步減少, 預期會影響短期和長期結果。2
-
我們可以觀察到血壓未受監測的波動, 因高血壓控制不佳導致後續的終端器官損傷2
參考文獻:
1. Chen J, et al. Postgrad Med J. 2022; 98: 515–522. 2. Jeng Y, et al. Am J Manag Care. 2021; 27(9): e330-e335.
2022 台灣高血壓指引
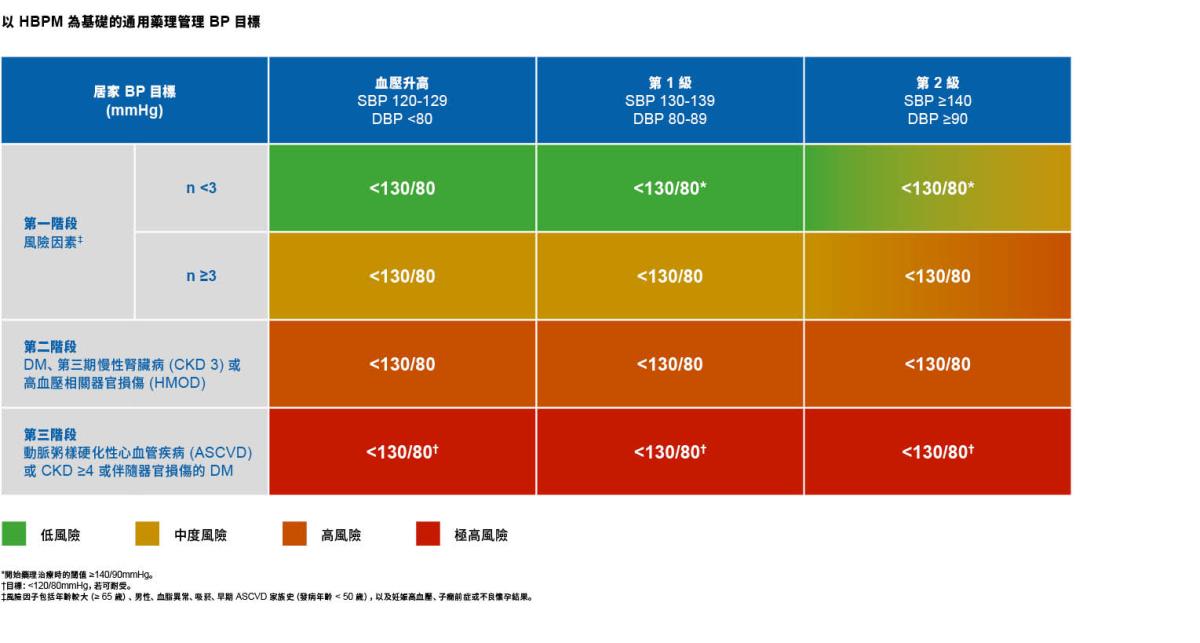
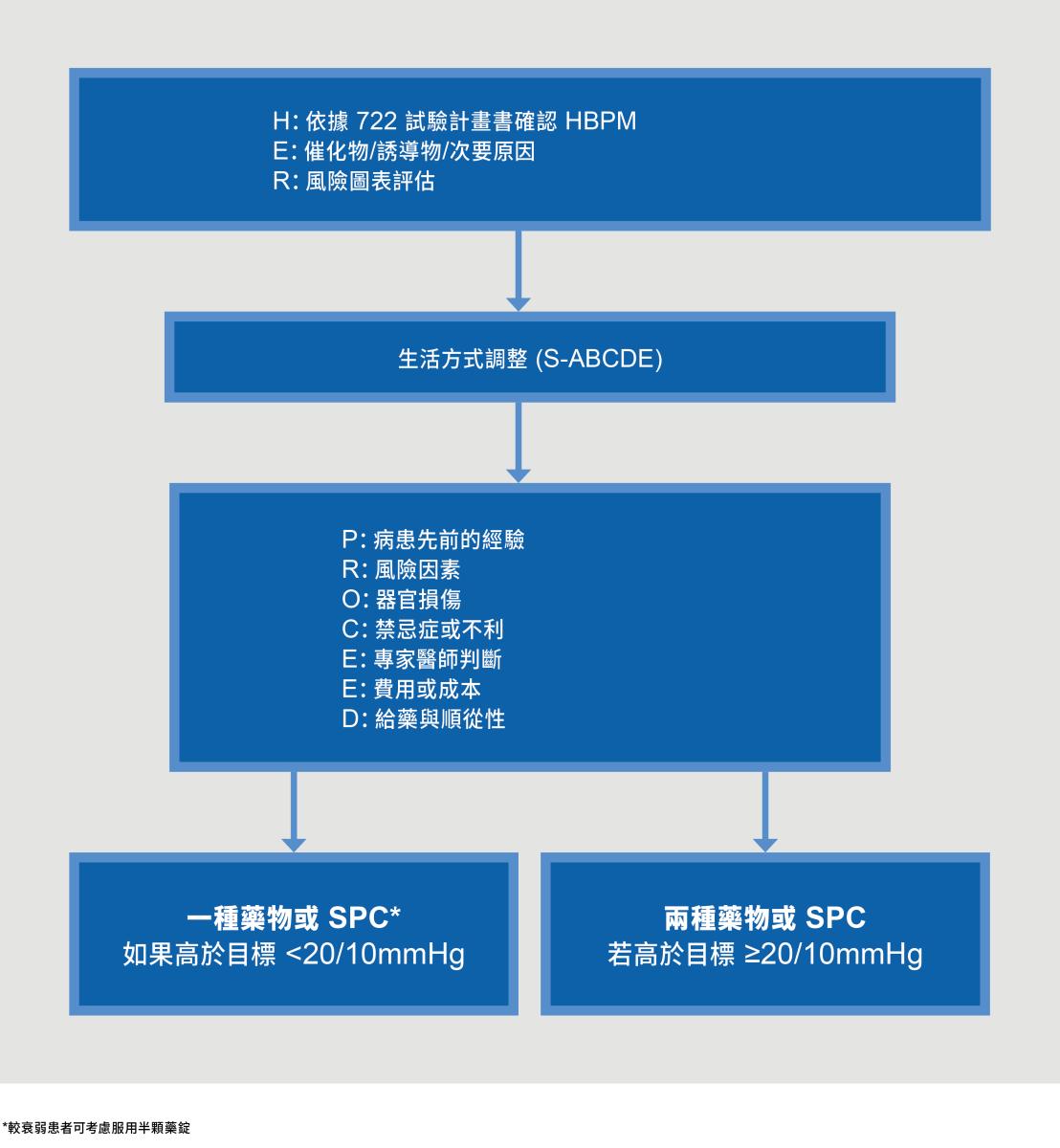
2022 年台灣心臟醫學會和台灣高血壓學會(TSOC/THS)高血壓治療指引提出下列高血壓患者的治療建議:1
-
7 天居家血壓監測 (HBPM) 讀數應視為診斷高血壓的最佳方法
-
定義高血壓的下限 ≥130/80mmHg (從 ≥140/90mmHg 降低)
-
初始合併療法, 最好以單一藥錠合併療法的方式, 適用於血壓 ≥20/10mmHg 高於目標的患者
-
對於 65 歲或以上的患者, 藥理治療的 SBP 目標為 <130mmHg
-
建議將全部五大類降血壓藥物作為第一線降血壓藥物
-
ACE 抑制劑
-
ARB
-
乙型阻斷劑
-
CCB
-
Thiazide 類利尿劑
-
開始高血壓治療的評估流程圖
參考文獻:
1. Wang TD, et al. Acta Cardiol Sin. 2022; 38: 225-325.
指引建議高血壓患者採取治療達標 (T2T) 策略1
國際高血壓學會建議將下列 BP 目標作為高血壓患者的最佳 T2T 策略: 1
參考文獻:
1. Buelt A, et al. Am Fam Physician. 2021; 103(12): 763-765.
歐洲高血壓治療與追蹤指引
ESC/ESH 2018 年成人 BP 治療指引與台灣指引有許多協同之處。此處提供高血壓患者的背景資訊, 並提出下列治療建議。1
a建議類別。
b證據級別。
c應檢查遵從度。
改編自 2018 年 ESC/ESH 指引。
高血壓患者的診間 BP 治療目標

a建議類別。
b證據級別。
c對於低中度風險患者而言, 此目標可用的證據較少。
改編自 2018 年 ESC/ESH 指引。
參考文獻:
1. Williams B, et al. European Heart Journal. 2018; 39: 3021–3104.
以單錠複方 (SPC) 療法改善遵從度1
歐洲心臟學會和歐洲高血壓醫學會 (ESC/ESH) 指引強調簡化高血壓患者治療策略的重要性, 用以改善患者對治療的遵從度。1
回溯性資料分析顯示 SPC 療法增加了遵從度:2

*使用國家藥局福利管理公司藥局理賠資料的回溯性資料分析。本試驗納入從 2007 年 1 月 1 日至 2008 年 8 月 31 日之間剛開始接受 ARB/CCB 治療、年齡 ≥18 歲, 且在開始接受 ARB/CCB 治療前 12 個月和後 13 個月, 持續納入有相同健康計畫的患者。結果變數為持續性, 定義為療法終止前所經過的時間, 以及遵從度, 定義為涵蓋天數 (PDC) ≥ 0.80 的比例。使用傾向分數權重來平衡兩組的特徵。2
參考文獻:
1. Williams B, et al. European Heart Journal. 2018; 39: 3021–3104. 2. Zeng F, et al. Curr Med Res Opin. 2010; 26(12): 2877-87. 3. Unger T, et al. 2020. Hypertension. 2020; 75: 1334–1357.
ARB, 收縮素 II 受體拮抗劑; BMI, 身體質量指數; BP, 血壓; CCB, 鈣離子通道阻斷劑; CV, 心血管; CVD, 心血管疾病; DBP, 舒張壓; DM, 糖尿病; ESC/ESH, 歐洲心臟學會和歐洲高血壓學會; HBPM, 居家血壓監測; HTN, 高血壓; PDC, 涵蓋的天數比例; SBP, 收縮壓; SPC, 單錠複方; T2D, 第 2 型糖尿病; T2T, 治療達標。
Rate this content:
(2 votes)
TW2302108812